Зачатие происходит, когда сперматозоид оплодотворяет яйцеклетку. Через несколько дней яйцеклетка, состоящая уже из активно делящихся клеток, имплантируется в подготовленную слизистую оболочку матки — так начинается беременность. Чтобы зачатие состоялось, половой акт должен произойти в течение 24–36 часов после овуляции. Несмотря на то что миллионы сперматозоидов не достигают женского организма из-за естественного оттока, а многие гибнут в кислой среде влагалища, около 2000 наиболее жизнеспособных из них при каждой эякуляции всё же преодолевают этот путь. Они проходят через шейку матки, попадают в её полость и продвигаются по маточным трубам навстречу яйцеклетке.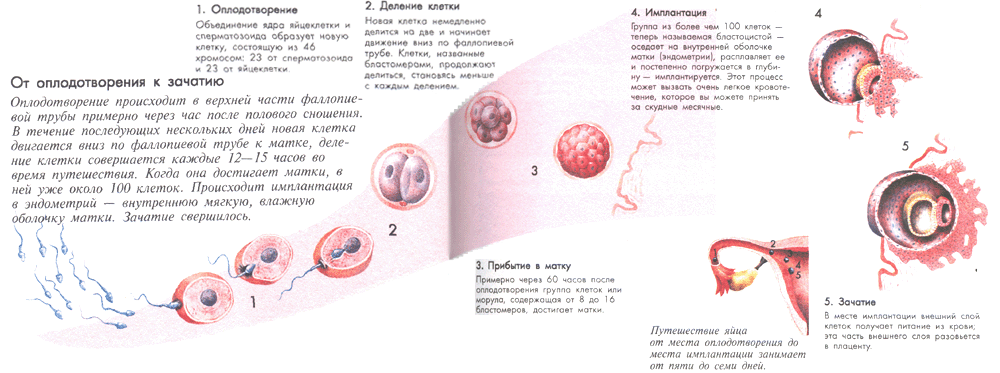
Во время овуляции бахромки (фимбрии) маточной трубы захватывают вышедшую яйцеклетку и, благодаря ритмичным сокращениям и движению микроскопических ресничек, направляют её в сторону матки. Предполагается, что яйцеклетка может выделять особые химические вещества, которые привлекают сперматозоиды, действуя подобно сигнальному маячку. Хотя к цели одновременно устремляются тысячи сперматозоидов, лишь один из них выделяет ферменты, растворяющие внешнюю оболочку яйцеклетки, и проникает внутрь. После этого её поверхность мгновенно изменяется, блокируя доступ остальным. Затем ядра яйцеклетки и сперматозоида сливаются воедино.
Пол ребенка
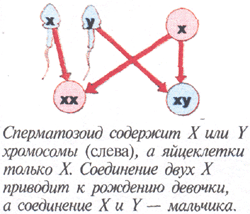 В этот момент определяется пол будущего ребёнка. Во время оплодотворения каждый из родителей передаёт одну половую хромосому. Поскольку женщина является носителем только X-хромосом, а мужчина — как X, так и Y, именно от мужской половой клетки зависит, кто родится. Если сперматозоид несёт X-хромосому, образуется комбинация XX, и на свет появится девочка. Если же в сперматозоиде содержится Y-хромосома, формируется комбинация XY — и родится мальчик.
В этот момент определяется пол будущего ребёнка. Во время оплодотворения каждый из родителей передаёт одну половую хромосому. Поскольку женщина является носителем только X-хромосом, а мужчина — как X, так и Y, именно от мужской половой клетки зависит, кто родится. Если сперматозоид несёт X-хромосому, образуется комбинация XX, и на свет появится девочка. Если же в сперматозоиде содержится Y-хромосома, формируется комбинация XY — и родится мальчик.
Как происходит зачатие
Оплодотворённая яйцеклетка продолжает путь по маточной трубе к полости матки. Деление клеток начинается сразу после зачатия и не прекращается во время этого перемещения. Беременность считается наступившей, когда группа клеток, уже называемая бластоцистой, успешно прикрепляется и внедряется в подготовленную слизистую оболочку стенки матки.
В редких случаях бластоциста прикрепляется не в матке, а в маточной трубе. Такое состояние, известное как внематочная (эктопическая) беременность, часто сопровождается болью, кровотечением и даже обмороком. При возникновении подобных симптомов необходимо срочно обратиться к врачу. Исходом такой беременности может стать разрыв трубы или выкидыш, что представляет прямую угрозу для жизни женщины.
Если вы планировали беременность, вы, вероятно, будете особенно внимательны к ранним признакам. Если же зачатие не было запланированным, некоторые симптомы можно легко пропустить или принять за что-то иное. Самый очевидный и известный признак — задержка очередной менструации, хотя существуют и другие характерные сигналы организма.
 Домашний тест на беременность
Домашний тест на беременность
Вы можете купить в аптеке домашний тест для определения беременности. Он реагирует на наличие в моче гормона хорионического гонадотропина (ХГЧ), который вырабатывается только во время беременности. Поскольку его концентрация наиболее высока утром, для тестирования рекомендуется использовать первую порцию мочи после сна. При чётком соблюдении инструкции результат будет быстрым и точным. Однако иногда тест может показать отрицательный результат при наступившей беременности — например, если уровень гормона ещё слишком низок для обнаружения. Если менструация так и не началась через несколько дней, рекомендуется повторить тест. В редких случаях возможен и ложноположительный результат — например, при таком состоянии, как пузырный занос.
У врачаЕсли результат домашнего теста вызывает сомнения, можно обратиться в лабораторию для более точного анализа крови на хорионический гонадотропин (ХГЧ). Этот метод не только подтверждает факт беременности, но и определяет уровень гормона, который должен соответствовать предполагаемому сроку. Снижение показателей ХГЧ может свидетельствовать о риске прерывания беременности. При гинекологическом осмотре, который на ранних сроках проводится не всегда, врач может отметить небольшие изменения: матка бывает слегка увеличена и более мягкой, чем обычно.
Положительный результат
Если тест показал положительный результат, как можно скорее запишитесь на приём к врачу. На консультации специалист подробно расскажет, что ждёт вас в течение беременности: как будет организовано медицинское наблюдение, какие обследования помогут убедиться в правильном развитии малыша, а также какие изменения стоит внести в образ жизни, питание и физическую активность.
Контрольные признаки беременности
Изменение вкусовых ощущений На ранних сроках беременности гормональная перестройка нередко вызывает тошноту, повышенную чувствительность к запахам или внезапное отвращение к некоторым продуктам и блюдам
Изменение груди Повышенный уровень гормона прогестерона вызывает изменения в молочных железах: они постепенно увеличиваются, становятся более плотными, чувствительными и иногда болезненными на ощупь, готовясь к будущей лактации.
Токсикоз Высокий уровень хорионического гонадотропина (ХГЧ), расслабление гладкой мускулатуры пищеварительного тракта, усиленная выработка желудочного сока и обострённое восприятие запахов могут стать причиной тошноты и рвоты на ранних сроках беременности.
Усталость Идет формирование всех главных органов ребенка и плаценты. Повышенные запросы к вашему организму могут привести к ощущению сильной усталости.
ЧувствительностьИз-за гормональных изменений у вас может обостриться обоняние. Некоторые запахи, такие как табачный дым или аромат готовящейся пищи, способны вызывать приступы тошноты или даже рвоты.
Частые позывы к мочеиспусканию Гормоны беременности, особенно релаксин, способствуют расслаблению гладкой мускулатуры, включая мышцы мочевого пузыря. Одновременно усиливается почечный кровоток, что приводит к повышенному образованию мочи и более активной работе других органов и тканей.
Влагалищные выделения Гормональные изменения часто вызывают увеличение влагалищных выделений.
Для Вас
Традиционно срок беременности отсчитывается с первого дня последней менструации. Первый месяц включает цикл, предшествующий имплантации, когда организм готовит матку к возможному зачатию. Если оплодотворение происходит, гормоны блокируют отторжение слизистой оболочки матки (эндометрия), что обычно случается в конце цикла. Пока шарообразное скопление клеток (бластоциста) делится и движется по маточной трубе, гормоны стимулируют утолщение эндометрия, чтобы принять эмбрион. После успешной имплантации гормональные изменения подавляют дальнейшую овуляцию. Вы можете ещё не догадываться о беременности, но если планировали зачатие, то способны заметить некоторые ранние признаки.
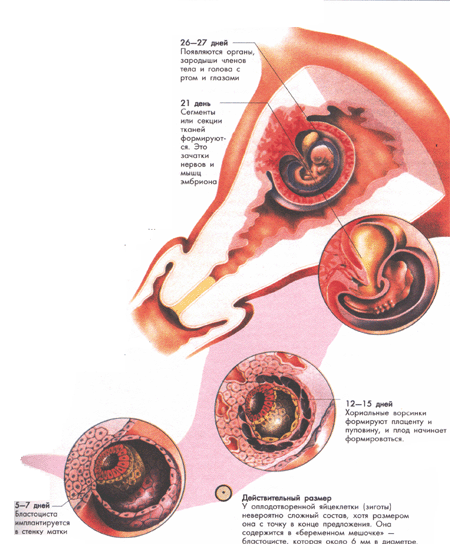
Для вашего ребенка
Через 5–7 дней после оплодотворения бластоциста достигает матки и внедряется в её стенку — с этого момента её называют эмбрионом. Эмбрион выделяет особые сигнальные вещества, которые помогают адаптировать иммунную систему матери, чтобы организм принял развивающуюся жизнь. Несмотря на то, что генетический материал эмбриона наполовину наследуется от отца, он запускает выработку специфических антител в организме матери. Уже через неделю внешние клетки эмбриона начинают соединяться с материнскими кровеносными сосудами, формируя первые структуры будущей плаценты — хориальные ворсины. В ответ на имплантацию организм начинает вырабатывать хорионический гонадотропин (ХГЧ), который поступает в кровь и мочу. Внутренние клетки эмбриона в это время разделяются на три зародышевых листка — основу для всех будущих органов и тканей ребёнка.
Для Вас
Как только плацента начинает полноценно работать, большое количество вырабатываемых ею гормонов может вызывать тошноту или запоры. Беременность повышает нагрузку на сердечно-сосудистую систему, которой предстоит перекачивать на 2 литра больше крови в течение 40 недель. Из-за этого возможны одышка и учащённое мочеиспускание. Тошнота иногда приводит к потере аппетита и усиливает усталость, поэтому главными приоритетами сейчас становятся сбалансированное питание и полноценный отдых.
Если известие о беременности обрадовало вас, возможно, захочется поделиться новостью со всеми. Однако стоит помнить, что выкидыши на ранних сроках случаются нередко (примерно каждая шестая беременность заканчивается потерей). Поэтому, если вы не готовы обсуждать такую ситуацию с широким кругом людей, разумнее сначала рассказать только партнёру и самым близким. С другой стороны, некоторые женщины легче переживают утрату, когда делятся горем и получают поддержку друзей. После окончания первого триместра (к концу третьего месяца) риски значительно снижаются, и можно смело делиться радостной новостью с окружающими.
Для вашего ребенка
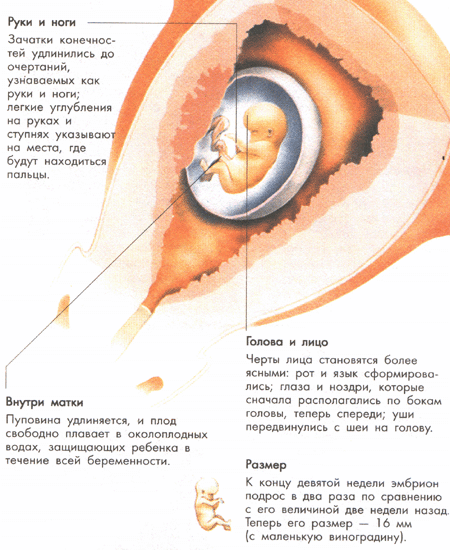
Между 7-й и 11-й неделями в крошечном эмбрионе уже можно различить черты человечка. К восьмой неделе формируется голова, значительно превосходящая по размеру остальное тело. Туловище постепенно выпрямляется, хотя голова всё ещё наклонена к груди. Хвостик, заметный в первые недели, становится короче и вскоре исчезает. Эмбриональный период завершается к 10-й неделе после зачатия — с этого момента начинается плодный период, и будущий малыш уже называется плодом. В это время идёт активное формирование внутренних органов, мышц, нервной системы и скелета. Эмбрион состоит из трёх зародышевых листков. Нервная система начинает развиваться, когда верхний слой сворачивается в нервную трубку — основу для будущего головного и спинного мозга. Основные внутренние органы — лёгкие, печень, почки, пищеварительный тракт — закладываются на втором месяце из среднего зародышевого листка. Из третьего слоя формируется сердце. К этому времени у плода уже есть собственные кровеносные сосуды, часть которых соединяется с системой кровообращения матки. Образуются сосуды пуповины, обеспечивающие кровоток между плацентой и плодом.
Для Вас
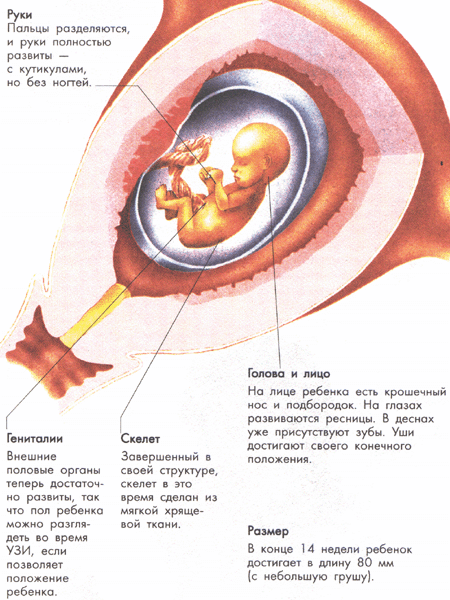 Если вас мучил токсикоз, в этом месяце вы можете почувствовать значительное облегчение. Примерно с 14-й недели выработку гормонов берёт на себя плацента, и уровень хорионического гонадотропина (ХГЧ) снижается. Грудь продолжает увеличиваться и может оставаться чувствительной, также возможны изменения в пигментации кожи на лице и теле. У некоторых женщин становится заметным небольшое округление живота — в этот период оно связано не столько с ростом матки, сколько с естественным смещением органов малого таза, пока матка постепенно поднимается выше.
Если вас мучил токсикоз, в этом месяце вы можете почувствовать значительное облегчение. Примерно с 14-й недели выработку гормонов берёт на себя плацента, и уровень хорионического гонадотропина (ХГЧ) снижается. Грудь продолжает увеличиваться и может оставаться чувствительной, также возможны изменения в пигментации кожи на лице и теле. У некоторых женщин становится заметным небольшое округление живота — в этот период оно связано не столько с ростом матки, сколько с естественным смещением органов малого таза, пока матка постепенно поднимается выше.
Для вашего ребенка
К концу 12-й недели у малыша уже сформированы все основные органы и конечности, однако ему потребуется ещё несколько месяцев, чтобы полностью подготовиться к жизни вне матки. Вся оставшаяся часть беременности посвящена росту и созреванию. Когда плацента начинает полноценно функционировать, вырабатываемые ею гормоны берут на себя роль, которую ранее выполняло жёлтое тело. Пуповина служит жизненно важным каналом: она доставляет ребёнку питательные вещества и кислород от плаценты и выводит продукты обмена веществ.
У малыша ещё достаточно пространства для движения внутри плодного пузыря — оболочки, которая окружает плод и содержит около 100 мл амниотической жидкости. Эта жидкость обеспечивает ребёнка питательными веществами, создаёт стерильную среду с постоянной температурой и защищает от внешних воздействий. Хотя малыш уже активно двигается (скорее, плавает) и реагирует на движения вашего тела, вы пока не чувствуете этих шевелений. В этот период ребёнок начинает двигать верхней губой — это первая стадия формирования сосательного рефлекса, — и заглатывает небольшое количество околоплодных вод. Также малыш выделяет стерильную мочу, которая выводится благодаря постоянному обновлению и циркуляции амниотической жидкости.
Незначительные недомогания в начале беременности могут вызывать ощущение дискомфорта и усталости, но постарайтесь относиться к этому спокойно: давайте себе больше отдыха и помните, что в большинстве случаев самочувствие улучшается в течение следующих месяцев.
Запор
Запор — распространённая проблема во время беременности, даже у тех, кто раньше с ней не сталкивался. Гормоны расслабляют мускулатуру кишечника, а растущая матка создаёт дополнительное давление. Справиться с этим поможет корректировка питания. Увеличьте количество жидкости — старайтесь выпивать стакан воды с каждым приёмом пищи. Включите в рацион больше продуктов, богатых клетчаткой: свежие овощи и фрукты, цельнозерновой или отрубной хлеб, каши. Ешьте чаще, но небольшими порциями — это облегчит работу пищеварительной системы и улучшит самочувствие. Умеренная физическая активность, например прогулки или специальная гимнастика для беременных, не только поддержит общий тонус, но и поможет нормализовать работу кишечника. Если вы принимаете препараты железа, они могут усугублять запор — обсудите с врачом возможность замены или коррекции дозировки.
Проблемы с грудью
Повышенная чувствительность и болезненность груди — типичное явление на ранних сроках беременности, иногда вызывающее значительный дискомфорт. Обычно эти ощущения ослабевают или полностью проходят ко второму триместру. Увеличение груди происходит под влиянием гормонов, и правильно подобранный поддерживающий бюстгальтер из мягких, натуральных материалов поможет уменьшить дискомфорт и обеспечить комфорт в течение дня.
Изжога
Да, расслабляющее действие гормонов беременности на мышцы пищеварительного тракта, включая сфинктер между желудком и пищеводом, часто приводит к изжоге. Это ощущение жжения или дискомфорта за грудиной особенно характерно во втором и третьем триместрах, когда растущая матка также начинает оказывать давление на желудок.
Головокружение
В период беременности сердечно-сосудистая система не всегда успевает адаптироваться к повышенной нагрузке, а артериальное давление на ранних сроках может снижаться. Это иногда вызывает головокружение или даже кратковременную потерю сознания. Если вы почувствовали слабость или дурноту, постарайтесь медленно и глубоко подышать, найдите возможность спокойно посидеть или прилечь на 20–30 минут. Поднимайтесь всегда не спеша, избегая резких движений. Обязательно сообщите врачу, если случались обмороки или подобные симптомы повторяются.
Влагалищные выделения
Усиление влагалищных выделений — распространённое явление во время беременности, связанное с гормональной перестройкой. Для комфорта большинство женщин используют ежедневные прокладки. Однако если выделения приобретают неприятный запах, сопровождаются зудом, жжением или болью, важно обратиться к врачу. Специалист назначит безопасное для будущего малыша лечение, например, вагинальные свечи или кремы.
Перепады настроения
Перепады настроения во время беременности вызваны сочетанием физиологических и эмоциональных факторов. Гормональные изменения влияют на эмоциональный фон, вызывая то приливы энергии, то ощущение подавленности. Добавляет нестабильности и осознание грядущих перемен, вхождения в новую, ещё неизвестную роль. Постарайтесь не зацикливаться на негативных мыслях. Сбалансированное питание, лёгкая физическая активность, общение с близкими и интересные занятия помогут поддерживать более ровное и позитивное состояние.
Медицинские средства
Естественно стремление облегчить дискомфорт с помощью лекарств, но во время беременности к этому нужно подходить с особой осмотрительностью. История медицины знает трагические примеры, как в 1960-х годах препарат талидомид, считавшийся безопасным от тошноты, вызывал тяжёлые пороки развития у детей. Сегодня известно, что некоторые средства (например, изотретиноин от акне) категорически запрещены при беременности из-за рисков для плода. О безопасности многих других можно сказать лишь «насколько известно, они не вредят». Поэтому самое правильное — не принимать никакие лекарства, включая гомеопатические и растительные, без предварительной консультации с врачом. Часто справиться с недомоганиями помогают немедикаментозные методы: йога, дыхательные практики или другие виды поддерживающей терапии, которые могут снизить потребность в препаратах или позволить уменьшить их дозу.
Под термином «токсикоз беременности» подразумевают целый спектр состояний — от лёгкой утренней тошноты до многократной рвоты в течение дня. Хотя это явление часто называют «утренней тошнотой», только около 10% женщин испытывают её исключительно в утренние часы. К счастью, лишь около половины будущих мам сталкивается с токсикозом. И даже если вас беспокоит тошнота, высока вероятность, что она пройдёт к концу третьего месяца.
Чем вызван токсикоз?
Некоторые специалисты связывают тошноту при беременности с повышением уровня гормона — хорионического гонадотропина (ХГЧ). Эта теория выглядит убедительной, поскольку концентрация ХГЧ обычно снижается к концу третьего месяца, и в это же время чаще всего прекращается токсикоз. Подтверждением служит и тот факт, что женщины, вынашивающие двойню (и имеющие более высокий уровень гормонов), страдают от токсикоза заметно чаще, чем те, кто ожидает одного ребёнка.
Как бороться с токсикозом
За время беременности женщины нашли немало простых способов, которые помогают легче переносить тошноту. Самое важное — стараться есть столько, сколько получается. Лучше питаться небольшими порциями, но часто, чтобы желудок не оставался пустым: например, съесть крекер или немного риса до того, как появится чувство голода. Постарайтесь не пропускать завтрак, даже если утром самочувствие хуже всего. Углеводы помогут поддержать уровень энергии. При приступе тошноты можно съесть что-нибудь сладкое или солёное (например, крекер) и медленно выпить газированный напиток — имбирный эль или бескофеиновую колу. Тёплый имбирный чай традиционно считается хорошим средством от тошноты, как и кристаллизованный имбирь или имбирное печенье. При частой рвоте стоит обсудить с врачом необходимость дополнительных питательных веществ, чтобы восполнить потери. Некоторые женщины отмечают, что продукты, богатые витамином В6, могут уменьшить проявления токсикоза. К ним относятся семена подсолнечника, изюм, бананы, зародыши пшеницы, тунец и картофель. Особенно внимательно следите за здоровьем зубов: желудочный сок, попадающий в рот при рвоте, содержит кислоту, которая может повредить эмаль. Регулярная чистка зубов также поможет избавиться от неприятного запаха. Имейте при себе запасную зубную щётку, в том числе на работе.
Когда следует обратиться к врачу
Тяжёлая форма токсикоза, известная как гиперемезис (неукротимая рвота), встречается примерно в одном случае из двухсот и часто требует срочной медицинской помощи. В таких ситуациях врач может рекомендовать коррекцию питания, режим отдыха и назначить специальные противорвотные препараты. Ни в коем случае не принимайте такие лекарства самостоятельно — только по назначению врача. В редких случаях, когда рвота не поддаётся амбулаторному лечению, может потребоваться госпитализация. В стационаре будущей маме проводят инфузионную терапию (капельницы), чтобы обеспечить её и ребёнка необходимыми питательными веществами и жидкостью. Если вы столкнулись с такой ситуацией, помните: даже при крайне тяжёлом токсикозе большинство женщин и детей полностью восстанавливаются, а состояние почти всегда удаётся взять под контроль. Пусть вас поддерживает мысль, что малыши гораздо выносливее, чем мы думаем, и, как бы плохо вы ни себя чувствовали, это не окажет долгосрочного негативного влияния ни на вас, ни на ребёнка.
Физические перемены — только одна сторона беременности. Перемены в вашем настроении и отношении к окружающему миру также важны.
Я всегда хотела стать матерью. Теперь, когда это скоро осуществится, я боюсь. Я боюсь, что не смогу стать хорошей матерью. Нормальна ли такая утрата уверенности ?
Тревога будущих родителей перед огромной ответственностью — абсолютно естественное чувство. Иногда неуверенность в себе может быть связана с опытом, полученным в родительской семье. Возможно, вам кажется, что ваши родители справлялись безупречно, и вы не сможете повторить их «успех». Или, наоборот, всплывают почти забытые детские обиды и разочарования, которые в этот период особенно обостряются. Попробуйте открыто поговорить об этом с партнёром, с друзьями, у которых уже есть дети, и даже со своими родителями. Часто ожидание ребёнка становится мостом между поколениями, а страхи теряют свою силу, когда понимаешь: через подобные сомнения проходят почти все. Чтение книг о беременности и родительстве, посещение курсов для будущих мам и пап, а также консультации со специалистом (перинатальным психологом или акушером) помогут укрепить уверенность в своих силах и поверить: вы сможете стать той матерью, которой хотите быть для своего малыша.
Я плохо отношусь к своей беременности и чувствую вину, потому что меня не радует идея иметь ребенка. Мои чувства изменятся?
Не все женщины встречают беременность безоговорочной радостью. Даже если зачатие было запланированным, его наступление может вызвать противоречивые чувства и сомнения. Однако мощные гормональные изменения, происходящие в вашем организме, постепенно — иногда даже вопреки вашим текущим переживаниям — готовят вас к заботе о новом существе. К моменту рождения малыша вы, скорее всего, ощутите всепоглощающую любовь и потребность защитить этого крошечного человека, созданного вместе с партнёром и полностью зависящего от вас.
После нескольких лет лечения бесплодия мы с женой узнали, что скоро станем родителями. Наши семьи и друзья в полном восторге. Я испытываю облегчение, что зачатие наконец произошло, но теперь жизнь возвращается в обычное русло и из меня как будто выпустили воздух. Почему для меня беременность жена стала таким ординарным событием ?
Многие пары, долгое время стремившиеся к зачатию (даже те, кому не требовалась медицинская помощь), осознают, что были настолько сосредоточены на самой цели — забеременеть, — что почти не задумывались о том, что будет после: о течении беременности или о том, какими они станут родителями. Возможно, вы сейчас испытываете сомнения в себе. Раньше все мысли были о зачатии и ожидании признаков беременности у партнёрши. Теперь, когда это произошло, может казаться, что ваша роль выполнена и она больше не нуждается в вас. Но её потребность в вашей поддержке сейчас как никогда велика. Чтобы снова почувствовать связь и вовлечённость, старайтесь активно участвовать в процессе: посещайте вместе курсы для будущих родителей, ходите на приёмы к врачу, сопровождайте её на обследования. Обсуждайте друг с другом ваши ожидания, мечты о будущем ребёнке и о том, как изменится ваша жизнь после его рождения. Восторг и интерес обязательно вернутся, особенно по мере приближения дня родов.
Мое настроение все время меняется, и иногда я теряю терпение и злюсь на мужа без всяких видимых причин. Бывают моменты, когда я, услышав новости, так волнуюсь, что начинаю плакать. Мне сказали, что моими эмоциями управляют гормоны и со временем все наладится. Это так?
Во время беременности гормоны напрямую влияют на эмоциональные взлёты и падения. Радость от мысли о материнстве может окрылять, а усталость и токсикоз — усугублять подавленное состояние. Сбалансированное питание и полноценный отдых помогают смягчить эти колебания. Старайтесь избегать кофеина, шоколада и сладостей — они дают кратковременный подъём, за которым часто следует спад. Регулярная умеренная активность — прогулки, плавание, специальная аэробика для беременных 2–3 раза в неделю — способствует выработке эндорфинов, естественных «гормонов радости». Даже если сексуальное влечение снижено, сохраняйте телесный и эмоциональный контакт с партнёром: чаще прикасайтесь друг к другу, говорите о чувствах, цените время, когда вы ещё вдвоём. Важно отличать обычные перепады настроения от депрессии. Если подавленность, тоска или апатия длятся больше одной-двух недель и мешают повседневной жизни, обязательно обратитесь к врачу. Он может порекомендовать консультацию специалиста.
Мы хотели ребенка, но не сейчас. Мы только что подписали крупное финансовое обязательство и теперь волнуемся, хватит ли у нас денег на ребенка. Говорят, это очень дорого.
У малыша действительно немного основных потребностей: еда, безопасный кров, тепло и любовь. Конечно, по мере роста детей возникают и дополнительные траты, но большинство родителей к тому времени уже находят способы с ними справляться. Не позволяйте тревогам о будущих материальных сложностях омрачать вашу беременность. Используйте эти месяцы, чтобы постепенно и разумно подготовиться: ищите доступные варианты детских вещей и не стесняйтесь принимать поддержку в виде уже использованных, но добротных предметов от друзей и близких.
Телесное и психическое расслабление во время беременности — это не просто отдых. Оно помогает восстановить силы и снижает напряжение, способное привести к повышению артериального давления. Расслабление даёт передышку тем частям тела, что испытывают повышенную нагрузку — спине, ногам, животу, — ведь им приходится носить не только вес ребёнка, но и поддерживать ваше вертикальное положение. Умение расслабляться пригодится и в родах: оно обостряет осознанность и помогает справляться с болью. При этом невозможно расслабить тело, не успокоив сначала ум. Стресс и тревога часто проявляются головной или спинной болью, а физический дискомфорт и усталость, в свою очередь, усиливают беспокойство. Время, проведённое под спокойную музыку или с книгой, настроит вас на одну волну с малышом и отвлечёт от внешних раздражителей. Старайтесь ежедневно выделять хотя бы немного времени только для себя — это подарит ресурсы и желание для повседневных дел. Не пренебрегайте сном. Не стесняйтесь просить помощи у близких в тех делах, которые становятся труднее с ростом срока, например, в походах за покупками. Если работа вызывает сильное напряжение, обсудите с руководством возможность уйти в декрет раньше или перейти на неполный день.
Занятия релаксацией
Техники релаксации станут вашим надёжным помощником на протяжении всей беременности. Сам метод прост — главная сложность в том, чтобы регулярно находить для него время. Необязательно заниматься в строго определённое время или месте, но если это войдёт в привычку, вы быстро ощутите положительные изменения в своём состоянии. Попробуйте выделять 15–20 минут утром, до начала дня, или же вечером — после работы, тёплого душа или ванны. На поздних сроках, если удобнее лежать на боку — выбирайте эту позу. Завершайте каждое занятие плавно: немного потянитесь, зевните, мягко встряхните руками и ногами. Эту технику можно использовать в любой ситуации, когда нужно успокоиться. Почувствовав напряжение, просто сконцентрируйтесь на медленном и ритмичном дыхании: вдох через нос, выдох через рот. Затем поочерёдно напрягите и расслабьте плечи, сожмите и разожмите пальцы и ладони. Если нужно что-то сказать, говорите тише и медленнее. Навык быстрого расслабления особенно пригодится во время схваток и потуг, а также в первые недели материнства, когда малыш много плачет или плохо спит. Ваше внутреннее спокойствие передастся и ему.
Подготовка к родам
Релаксационные методики — ключевой элемент подготовки к родам. Напряжение в одной области тела часто распространяется и на другие. Если у вас зажаты плечи, шея, сжаты челюсти или кулаки, это может косвенно влиять и на состояние родовых путей, создавая дополнительное сопротивление. Ваш партнёр может помочь, сосредоточившись на расслаблении вашей верхней части тела, пока вы концентрируетесь на мышцах таза и живота. На курсах подготовки к родам обычно учат не только техникам релаксации, но и подробно объясняют, что происходит на каждом этапе. Это помогает снизить страх, особенно у первородящих. Ведь именно страх часто вызывает мышечное напряжение, делая роды более болезненными и долгими, — так возникает замкнутый круг: страх → напряжение → боль → усиление страха. Одна из самых известных (хотя и неоднозначных) методик — метод доктора Фернана Ламаза. Он основан на управлении болью через дыхание, концентрацию и отвлечение внимания. Подход эффективно помогает многим женщинам легче переносить схватки, но некоторые специалисты критикуют его за то, что он «дистанцирует» роженицу от естественных ощущений. Они считают, что женщине важно прислушиваться к своему телу и следовать его сигналам, а не отстраняться от процесса. В конечном счёте, выбор метода зависит от ваших личных предпочтений и того, что помогает именно вам чувствовать себя увереннее и спокойнее.
Партнеры: как вы можете помочь
Поскольку вы хорошо знаете и искренне заботитесь о своей любимой, вы можете заметить признаки стресса у неё даже раньше, чем она сама. Иногда вы первым понимаете, что нагрузка — как на работе, так и дома — становится для неё чрезмерной. Вы скорее уловите, когда она переутомлена: если она стала раздражительнее, более тревожной или напряжённой. Делая ей лёгкий массаж, вы почувствуете, как зажаты мышцы её шеи и плеч. Будьте готовы открыто обсуждать с ней любые трудности, помогать с домашними делами, чтобы у неё была возможность восстановить силы. Поддерживайте её в регулярных занятиях релаксацией. Если у вас есть время заниматься вместе — это идеально: ваше участие сделает упражнения более желанными и системными. Кстати, практики расслабления пойдут на пользу и вам самим.
Гормоны — это химические посредники, которые дают сигналы различным органам и тканям выполнять определённые функции. Они вырабатываются эндокринными железами, разносятся с кровотоком и воздействуют на определённые клетки или системы организма. Наряду с нервной системой, гормоны регулируют работу внутренних органов. Среди их многочисленных задач особенно важна роль в репродуктивных процессах: они управляют менструальным циклом, поддерживают беременность, запускают роды, помогают в процессе родоразрешения и стимулируют выработку грудного молока.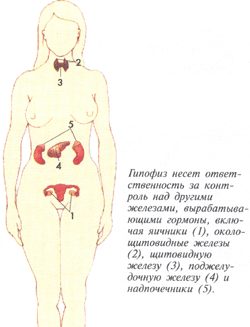
Гипофиз, расположенный в основании головного мозга, производит восемь ключевых гормонов, регулирующих деятельность эндокринных желёз, в том числе яичников. Один из них — гонадотропин — стимулирует работу гонад (яичников у женщин и яичек у мужчин), запускает половое созревание и обеспечивает возможность репродукции. Основные женские гормоны, в первую очередь эстроген (общее название для группы родственных гормонов) и прогестерон, синтезируются в яичниках.
В момент зачатия Когда оплодотворённая яйцеклетка закрепляется в стенке матки, она начинает выделять гормон хорионический гонадотропин (ХГЧ). Он препятствует наступлению менструации. В это же время жёлтое тело продолжает расти и вырабатывать прогестерон. Вместе с эстрогеном, который также производится яичниками, эти гормоны поддерживают беременность и способствуют утолщению питательной оболочки матки — эндометрия. Прогестерон влияет и на другие системы организма. Например, под его воздействием грудь начинает готовиться к лактации: ареолы сосков увеличиваются и темнеют, становятся заметнее бугорки Монтгомери, которые будут увлажнять сосок во время кормления. Сама молочная железа увеличивается за счёт роста железистой ткани, где в будущем будет производиться и храниться молоко. Эти изменения объясняют повышенную чувствительность груди, которую многие женщины ощущают с первых недель беременности. Гормональные колебания также могут вызывать ранний токсикоз и эмоциональную нестабильность.
Во время беременности
С десятой недели плацента полностью берёт на себя питание плода и начинает вырабатывать большое количество прогестерона. Этот гормон продолжает подавлять овуляцию, а также расслабляет стенки сосудов, позволяя им пропускать увеличенный объём крови — это помогает сердцу и лёгким справляться с возросшей нагрузкой. Кроме того, прогестерон снижает тонус гладкой мускулатуры таких органов, как матка, мочевой пузырь и кишечник. Плацента также производит пролактин — гормон, способствующий размягчению соединительных тканей и связок. Гипофиз и плацента синтезируют плацентарный лактоген и пролактин, которые подготавливают организм к выработке молока, хотя непосредственно лактация временно сдерживается высоким уровнем эстрогена и прогестерона. Надпочечники в этот период активно выделяют гормоны, снижающие склонность к аллергическим реакциям (например, при астме). Также повышается уровень адреналина, норадреналина и эндорфинов — это ускоряет сердцебиение и дыхание, стимулирует работу пищеварительной системы и во многом объясняет эмоциональную нестабильность и перепады настроения.
Во время родов
Гормон окситоцин вызывает сокращения матки, необходимые для рождения ребёнка. При слабой или затянувшейся родовой деятельности врачи могут вводить искусственный окситоцин для стимуляции или ускорения процесса. После рождения плаценты уровень прогестерона и эстрогена резко снижается, и начинают активно работать пролактин и плацентарный лактоген, готовящие организм к лактации. Когда малыш начинает сосать грудь, в гипофиз поступает сигнал, и выделяется дополнительный окситоцин. Он действует как стимулятор: молочные железы сокращаются, и молоко выделяется наружу. В первые дни после родов окситоцин также вызывает сокращения матки во время кормлений, которые ощущаются как послеродовые боли (схватки).
Современное общество всё больше признаёт рождение ребёнка естественным процессом, открывая перед будущими родителями широкий выбор возможностей. Медицина достигла больших успехов в обезболивании родов, а своевременное вмешательство при осложнениях ежедневно спасает тысячи жизней. Однако в прошлом такой прогресс нередко превращал роды в обезличенную процедуру, где решения принимались без учёта желаний родителей. Сегодня большинство врачей признаёт ваше право на осознанный выбор: решать, насколько активно медицинский персонал будет участвовать в процессе, и в какой форме вы хотите встретить появление малыша. Многие женщины чувствуют себя спокойнее и увереннее, когда могут влиять на то, как и где пройдут роды. Исследования показывают, что такой подход способствует более успешному опыту родов, повышает удовлетворённость и снижает риск послеродовой депрессии — независимо от того, были роды лёгкими или сложными, быстрыми или продолжительными. Задумываться о родах лучше уже на ранних сроках беременности. Это даст время взвесить все варианты: выбрать между государственным или частным роддомом, договориться с конкретным врачом или акушерской командой, которая будет сопровождать вас. Хотя невозможно предугадать всё заранее, полезно обсудить свои ожидания с партнёром, медицинскими консультантами, близкими — их опыт и поддержка помогут вам принять взвешенные решения.
Роды под контролем
Некоторые будущие мамы чувствуют себя спокойнее и увереннее, когда роды проходят под медицинским наблюдением, с постоянным доступом к техническому оснащению и помощи. Вы можете заранее обсудить с врачом возможность обезболивания — либо запланировать его заранее, либо принять решение в процессе, особенно если роды стимулируются. Кесарево сечение врачи могут рекомендовать по ряду показаний: например, при тазовом, поперечном или косом предлежании плода, а также при определённых состояниях здоровья матери — гипертензии, заболеваниях почек или обострении генитального герпеса.
Естественные роды
Естественными родами называют процесс, который проходит без медикаментозного вмешательства, медицинской стимуляции и оперативных методов. В самом строгом понимании этот подход исключает такие процедуры, как искусственная стимуляция, ускорение родов, вскрытие плодного пузыря, постоянный электронный мониторинг, наложение щипцов, вакуум-экстракцию или кесарево сечение. Основой естественных родов становится эмоциональная и физическая поддержка со стороны акушерки, врача и партнёра, а также использование дыхательных и расслабляющих техник для управления болью без применения лекарств. Если вы выбираете этот путь, важно понимать, что естественные роды возможны только при идеальном стечении обстоятельств. В случае непредвиденных осложнений, сильной боли или затяжного процесса необходимо быть готовой прислушаться к рекомендациям врача и при необходимости согласиться на медицинскую помощь.
Активные роды
Активные роды, часто рассматриваемые как отдельный метод, являются развитием идеи естественного родоразрешения. Этот подход предполагает свободу движений на ранних этапах родов, что способствует более быстрому раскрытию шейки матки и снижает напряжение, возникающее при длительном лежании или сидении в ожидании схваток. По мере усиления схваток партнёр или сопровождающий оказывает физическую поддержку, например, помогает сохранять устойчивость в позе на корточках. Традиционное положение лёжа на спине считается не самым удобным и физиологичным: оно может ограничивать приток кислорода к ребёнку и заставляет тужиться «против» силы тяжести, вместо того чтобы использовать её в помощь. Помещения для активных родов обычно оборудованы специальной мебелью — стульями, креслами, мячами и опорами разной высоты. Это позволяет женщине менять позы, находить удобные положения и продолжать двигаться на протяжении всего процесса в соответствии со своими ощущениями и потребностями.
Психопрофилактика
Этот метод, широко известный как метод Ламаза и ставший популярным на Западе благодаря работам Фернана Ламаза, изначально был разработан в России под названием психопрофилактика. Он готовит к родам через освоение специальных дыхательных техник, которые помогают уменьшить боль и легче её переносить. На занятиях для будущих родителей инструкторы часто сочетают обучение такому дыханию с техниками релаксации — это не только снижает болевые ощущения, но и помогает справиться со страхом, предотвращает излишнее напряжение и в целом способствует более гармоничному течению родов.
Роды в воде
Многие женщины отмечают, что тёплая вода помогает легче переносить схватки, и поэтому предпочитают оставаться в воде вплоть до момента рождения ребёнка. Те, кто выбирает роды в воду, часто описывают этот опыт как мягкий и комфортный для себя и малыша. Однако исследования относительно безопасности такого метода всё ещё продолжаются. Если вы рассматриваете вариант водных родов, заранее уточните, предоставляет ли выбранный вами роддом такую возможность. Независимо от того, планируете ли вы рожать в специальном бассейне или дома, важно убедиться, что акушерка или врач имеют достаточный опыт сопровождения таких родов и готовы оказать необходимую помощь в случае необходимости.
Что лучше для вас?
Многие роддома и врачебные сообщества стараются учитывать пожелания будущих родителей при планировании родов. Ключевым фактором в принятии решений всегда должно быть ваше здоровье и благополучие малыша. Если беременность протекает без осложнений, у вас, как правило, больше свободы в выборе. Однако при наличии таких состояний, как гестоз, предлежание плаценты или осложнения в предыдущих беременностях, варианты могут быть ограничены медицинскими показаниями. Изучите все доступные возможности, обсудите опыт подруг и близких, и на основе этой информации примите взвешенное решение вместе с врачом.
Оценки частоты выкидышей разнятся, но современная диагностика позволяет установить, что они часто происходят на самых ранних стадиях, когда оплодотворённая яйцеклетка не может закрепиться в слизистой оболочке матки. Хотя некоторые исследования указывают, что выкидышем заканчивается до одного из четырёх зачатий, общепринятая статистика говорит об одном выкидыше на шесть подтверждённых беременностей. Выкидышем считается прерывание беременности до 22-й недели, причём большинство случаев происходит в первые три месяца.
Почему случаются выкидыши
Природа действует избирательно, поддерживая развитие здоровых беременностей и прерывая те, где оплодотворённая яйцеклетка имеет нарушения. Большинство ранних выкидышей связаны с нежизнеспособностью зародыша: яйцеклетка не может прикрепиться к стенке матки, клетки делятся с ошибками или процесс развития останавливается на раннем этапе. Учёные до конца не выяснили, почему даже успешно оплодотворённая яйцеклетка иногда не развивается дальше; одна из теорий предполагает, что причиной может стать сперматозоид с генетическими аномалиями. В таких случаях зародыш называют «неразвивающейся» или «замершей» беременностью. Около 1–2% выкидышей случаются на сроке около 20 недель из-за истмико-цервикальной недостаточности — состояния, при котором шейка матки преждевременно раскрывается под давлением растущего плода. При подозрении на эту проблему врач может рекомендовать наложение швов на шейку матки, которые снимают перед родами. К выкидышу также могут привести хронические заболевания матери (болезни почек, гипертензия), гормональные нарушения, фибромы, анатомические особенности матки или сильные эмоциональные потрясения. При этом обычные повседневные нагрузки — лёгкие падения, умеренная физическая активность, кратковременный стресс или половая близость — крайне редко становятся причиной прерывания беременности.
Кровотечение во время беременности
У некоторых женщин в первые месяцы беременности могут появляться незначительные кровянистые выделения. Однако если у вас началось именно кровотечение (а не просто мажущие следы), или оно слабое, но продолжается несколько дней, важно как можно скорее обратиться к врачу. Кровь в таких случаях исходит из сосудов матери, а не от ребёнка. В большинстве ситуаций такое кровотечение не приводит к выкидышу и не оказывает серьёзного влияния на ваше здоровье или развитие малыша, но консультация специалиста необходима для исключения рисков и получения рекомендаций.
Настораживающие симптомы
Эти симптомы указывают на то, что у вас может произойти выкидыш. Обратитесь к врачу или в роддом, если у вас появились:
- боли в нижней части живота с кровотечением из влагалища — как во время месячных
- острая или постоянная боль без кровотечения
- безболезненное кровотечение, по обильности сравнимое с менструацией, требует особого внимания. Если в выделениях заметны сгустки или фрагменты ткани (обычно сероватого или розоватого оттенка), это может указывать на начавшийся выкидыш. Постарайтесь собрать всё, что выделяется, в чистый контейнер — это поможет врачу определить, является ли выкидыш полным, неполным или речь идёт только об угрозе прерывания. Также важно отслеживать другие возможные симптомы: тошноту, повышение температуры, сильную слабость или боль — и немедленно сообщить о них специалисту.
Выкидыш — это глубокое потрясение, которое затрагивает и тело, и душу. Однако важно помнить: подавляющее большинство пар после пережитой потери впоследствии рожают здоровых детей. Выкидыш — горе огромной силы, способное оставить ощущение пустоты. Конечно, реакция у всех разная, но для многих пар, успевших за недели или месяцы построить планы, привязаться к будущему малышу и привыкнуть к мысли о нём, это становится тяжёлым ударом. Дайте себе время прожить эту боль, не торопитесь — и помните, что надежда на счастливую беременность остаётся с вами.
Физические последствия
При выкидышах на ранних сроках сокращения матки и раскрытие её шейки часто вызывают физическую боль. Если врач подозревает, что в полости матки могли остаться фрагменты плодного яйца, может быть рекомендована процедура выскабливания (кюретаж) для профилактики воспаления. В последующие недели возможны мажущие кровянистые выделения — так матка постепенно возвращается к своему обычному состоянию. Вашему организму потребуется время, чтобы перестроиться: уровень гормонов, объём крови, вес и изменения в груди будут постепенно приходить в норму. Если выкидыш произошёл на более позднем сроке, возможно временное появление молока в груди, которое обычно прекращается в течение нескольких дней.
Эмоциональные последствия
Недели после выкидыша — время физического и эмоционального восстановления, и важно дать себе возможность прожить этот период по-своему. Позвольте себе горевать. При позднем выкидыше некоторые пары просят показать ребёнка — специалисты отмечают, что это часто помогает осознать утрату. Если вы начали готовить детскую, не спешите убирать вещи: сделайте это сами, когда почувствуете готовность, или оставьте всё как есть, если планируете новую беременность. Действуйте в своём ритме: возьмите отпуск, если нужна пауза, или вернитесь к работе, если это придаст сил. Многие женщины переживают, что выкидыш вызван их действиями — питанием, нагрузками, стрессом, — но в большинстве случаев причина кроется в естественных биологических факторах. Постарайтесь сосредоточиться на заботе о себе, а не на чувстве вины. Окружающим бывает трудно найти нужные слова, и они могут избегать разговора о потере, чтобы не причинить боли. Понимайте это как проявление растерянности, а не равнодушия. Доверяйте своим чувствам и дайте себе время.
Планы на будущее
Для многих женщин путь к эмоциональному восстановлению после выкидыша действительно лежит через новую попытку забеременеть. Важно понимать: одна потеря не означает, что у вас не будет детей в будущем. Подавляющее большинство последующих беременностей протекают благополучно. Если врач выявит конкретную причину (например, истмико-цервикальную недостаточность), будет назначено соответствующее лечение или сопровождение. После того как физическое состояние нормализуется — прекратятся кровянистые выделения и дискомфорт, — рекомендуется подождать хотя бы один полноценный менструальный цикл до следующей попытки зачатия. Это поможет точнее определить срок будущей беременности и даст организму время восстановиться. Обычно месячные возвращаются через 4–6 недель после выкидыша, но сроки могут варьироваться. Несмотря на обнадёживающую статистику, тревога во время следующей беременности естественна. Помните: предыдущий выкидыш, как правило, не влияет на шансы выносить ребёнка. При этом если у вас уже были потери, медицинское наблюдение будет более внимательным и индивидуальным.